
Lèpre
À propos de ce écoles sélection Wikipedia
SOS Enfants a fait cette sélection Wikipedia aux côtés d'autres écoles des ressources . Parrainer un enfant de faire une réelle différence.
| Lèpre | |
|---|---|
| les ressources de classification et externes | |
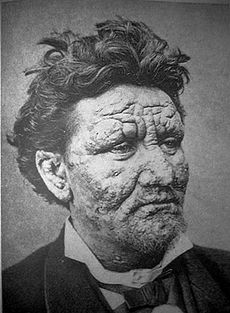 A 24-year-old man de la Norvège, infectés par la lèpre, 1886. | |
| CIM 10 | Un 30 |
| CIM 9 | 030 |
| OMIM | 246300 |
| DiseasesDB | 8478 |
| MedlinePlus | 001347 |
| eMedicine | med / 1281 derme / 223 neuro / 187 |
| MeSH | D007918 |
La lèpre, également appelée maladie de Hansen (HD), est un maladie chronique causée par les bactéries Mycobacterium leprae et Mycobacterium lepromatosis. Nommé après médecin Gerhard Armauer Hansen, la lèpre est essentiellement une la granulomatose de la et les nerfs périphériques de la muqueuse les voies respiratoires supérieures; lésions cutanées sont le signe extérieur primaire. Sans traitement, la lèpre peut être progressive, causant des dommages permanents à la peau, des nerfs, des membres et des yeux. Contrairement au folklore, la lèpre ne provoque pas de parties du corps à tomber, mais ils peuvent devenir engourdis ou malades à la suite d'infections secondaires; ceux-ci se produisent en raison des défenses de l'organisme étant compromise par la maladie primaire. Les infections secondaires, à leur tour, peuvent entraîner une perte de tissus provoquant doigts et les orteils pour devenir raccourcies et déformé, que le cartilage est absorbé dans le corps.
La lèpre a affecté l'humanité depuis plus de 4000 années, et a été reconnue dans les civilisations de la Chine antique , l'Egypte et l'Inde . En 1995, l' Organisation mondiale de la Santé (OMS) estime qu'entre 2 et 3 millions de personnes ont été handicapés à vie à cause de la lèpre à l'époque. Au cours des 20 dernières années, 15 millions de personnes dans le monde ont été guéris de la lèpre. Bien que la forcé quarantaine ou la ségrégation des patients ne est pas nécessaire dans des endroits où les traitements adéquats sont disponibles, beaucoup léproseries restent dans le monde entier dans des pays comme l'Inde (où il ya encore plus de 1 000 léproseries), la Chine , la Roumanie , l'Egypte , le Népal , la Somalie , le Libéria , le Vietnam , et Japon. La lèpre était autrefois considéré comme très contagieuse et a été traitée avec du mercure - qui ont tous appliqué à la syphilis, qui a été décrite pour la première en 1530. Il est possible que beaucoup de premiers cas considérés comme la lèpre n'a vraiment pu syphilis.
La séculaire stigmatisation sociale associée à la forme avancée de la lèpre persiste dans de nombreux domaines, et reste un obstacle majeur à l'auto-déclaration et le traitement précoce. Un traitement efficace contre la lèpre est apparu à la fin des années 1930 avec l'introduction de dapsone et ses dérivés. Lèpre bacilles résistant à la dapsone bientôt évolué et, en raison de la surexploitation de la dapsone, se est répandue. Ce ne était pas jusqu'à l'introduction de la polychimiothérapie (PCT) au début des années 1980 que la maladie pourrait être diagnostiquée et traitée avec succès dans la communauté.
PCT pour la lèpre multibacillaire compose de rifampicine, dapsone, et clofazimine pris plus de 12 mois. Les doses ajustées de manière appropriée pour les enfants et les adultes sont disponibles dans toutes les centres de santé primaires dans la forme de plaquettes alvéolées. MDT à dose unique pour seule la lèpre de la lésion se compose de rifampicine, l'ofloxacine, et minocycline. La transition vers des stratégies de traitement à dose unique a réduit la prévalence de la maladie dans certaines régions, où la prévalence dépend de la durée du traitement. Journée mondiale de la lèpre a été créé pour sensibiliser les gens à la lèpre et de ses victimes.
Classification
Il existe plusieurs approches ingénieuses différentes pour classer la lèpre; Toutefois, des parallèles existent.
- L' Organisation mondiale de la Santé système distingue "paucibacillaire" et "multibacillaire" basé sur la prolifération des bactéries (" pauci- "se réfère à une quantité faible).
- L'échelle de SHAY fournit cinq gradations.
- Le CIM-10, bien que développée par l'OMS, utilise Ridley-Jopling et non pas le système de l'OMS. Il ajoute également une période indéterminée ("I") entrée.
- En MeSH, trois groupes sont utilisés.
| OMS | Ridley-Jopling | CIM-10 | MeSH | Description | Test de la lépromine | Cible immunitaire |
|---|---|---|---|---|---|---|
| Paucibacillaire | tuberculoïde ("TT"), tuberculoïde borderline («BT») | A30.1, A30.2 | Tuberculoïde | Elle est caractérisée par un ou plusieurs la peau hypopigmentée macules et des correctifs anesthésiques, où la peau sensations sont perdus parce que des nerfs périphériques endommagés qui ont été attaqués par des cellules immunitaires de l'hôte humain. | Positif | bacille (Th1) |
| Multibacillaire | midborderline ou limite ("BB") | A30.3 | Limite | Borderline est la lèpre de sévérité intermédiaire et est la forme la plus commune. Les lésions cutanées ressemblent tuberculoïde lèpre, mais sont plus nombreux et irréguliers; de grandes taches peuvent affecter un membre entier, et l'implication des nerfs périphériques avec la faiblesse et la perte de la sensation est commun. Ce type est instable et peut devenir plus comme la lèpre lépromateuse ou peut subir une réaction d'inversion, de plus en plus comme la forme tuberculoïde. | ||
| Borderline lépromateuse borderline lépromateuse ("BL"), et lépromateuse ("LL") | A30.4, A30.5 | Lépromateuse | Elle est associée à la peau symétrique lésions, nodules, plaques, le derme, et épaissies implication fréquente de la muqueuse nasale résultant de la congestion nasale et épistaxis (saignements de nez), mais, généralement, les lésions nerveuses détectable est en retard. | Négatif | plasmide à l'intérieur de bacille (Th2) |
Il ya une différence dans la réponse immunitaire à l'tuberculoïde et formes lépromateux.
La maladie de Hansen peut également être divisé dans les catégories suivantes:
- La lèpre précoce et indéterminée
- La lèpre tuberculoïde
- La lèpre borderline tuberculoïde
- La lèpre Borderline
- Lèpre lépromateuse Borderline
- Lèpre lépromateuse
- La lèpre Histoid
- Diffuse la lèpre de Lucio et Latapí
Cette maladie peut également se produire avec seulement l'implication de neurones, sans lésions cutanées. Cette maladie est également connue comme la maladie de Hansen.
Le premier symptôme de la lèpre qui est le plus évident est fluide oculaire excès.
Diagnostic
Diagnostic aux États-Unis est souvent retardé parce que les fournisseurs de soins de santé ne sont pas conscients de la lèpre et de ses symptômes. Le diagnostic précoce et le traitement empêche l'atteinte du nerf, la marque de la lèpre, et de l'incapacité qu'elle provoque.
Il existe plusieurs types de lèpre, mais il ya des symptômes communs, y compris: le nez qui coule; le cuir chevelu sec; problèmes oculaires; lésions de la peau; une faiblesse musculaire; la peau rougeâtre; lisse et brillante épaississement diffus de la peau du visage, de l'oreille, et de la main; perte de sensation dans les doigts et les orteils; épaississement des nerfs périphériques; et le nez plat en raison de la destruction de cartilage nasal. Il ya aussi la phonation et de la résonance du son lors de discours. Souvent, il ya une atrophie des testicules et l'impuissance.
Cause
Mycobacterium leprae
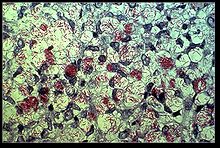
Mycobacterium leprae et Mycobacterium lepromatosis sont les agents responsables de la lèpre. M. lepromatosis est une mycobactérie relativement nouvellement identifié isolé d'un cas mortel de la lèpre lépromateuse diffuse en 2008.
Un intracellulaire, acido- bactérie , M. leprae est aérobie et en forme de tige, et est entouré par la cireux membrane cellulaire caractéristique de revêtement espèces de Mycobacterium.
Raison de la perte de gènes nécessaires à la croissance indépendante, M. leprae et M. lepromatosis sont des agents pathogènes stricts, et non cultivables en laboratoire, un facteur qui mène à la difficulté d'identifier définitivement l'organisme en vertu d'une interprétation stricte de Les postulats de Koch. L'utilisation de techniques à base de non-culture, tels que génétique moléculaire a permis pour la variante du lien de causalité.
Alors que les organismes responsables ont à ce jour été impossible de culture in vitro, il a été possible de les cultiver dans des animaux. Charles Shepard, président du Groupe d'experts de la lèpre aux États-Unis, a grandi avec succès les organismes dans les coussinets de souris en 1960. Cette méthode a été améliorée avec l'utilisation de souris athymiques congénitalement ( souris nude) en 1970 par Joseph Colson et Richard Hilson à l'hôpital St George, Londres.
Un deuxième modèle animal a été développé par Eleanor E. Storrs au Institut de recherche du Sud du Golfe. Dr Storrs avait travaillé sur le tatou à neuf bandes pour son doctorat, parce cet animal avait une température corporelle inférieure à l'homme et pourrait donc être un modèle animal approprié. Les travaux ont commencé en 1968 avec le matériel fourni par Waldemar F. Kirchheimer à la santé publique léproserie États-Unis en Carville, Louisiane. Ces expériences se sont avérées infructueuses, mais des travaux supplémentaires en 1970 avec le matériel fourni par H. Chapman Binford, directeur médical de la Leonard Wood Memorial, a été un succès. Les documents décrivant ce modèle conduit à un différend de priorité. Nouvelle controverse a été générée quand il a été découvert que les tatous sauvages de la Louisiane ont été naturellement infectés par la lèpre.
Naturellement infection survenant a également été rapporté chez les primates non-humains, y compris le chimpanzé d'Afrique, mangabey enfumé et macaques cynomolgus.
Génétique
On croit qu'environ 95% des gens sont naturellement immunitaire. Des recherches récentes suggèrent qu'il ya un déficit de l'immunité à médiation cellulaire qui provoque la susceptibilité à la maladie de Hansen. La région de l'ADN responsables de cette variabilité est également impliqué dans La maladie de Parkinson, ce qui donne lieu à des spéculations courant que les deux troubles peuvent être liés d'une manière quelconque à la biochimique niveau.
Plusieurs gènes ont été associés à une susceptibilité à la lèpre:
| Nom | Lieu | OMIM | Gène |
|---|---|---|---|
| LPRS1 | 10p13 | 609888 | |
| LPRS2 | 6q25 | 607572 | PARK2, PACRG |
| LPRS3 | 4q32 | 246300 | TLR2 |
| LPRS4 | 6p21.3 | 610988 | LTA |
| LPRS5 | 4p14 | 613223 | TLR1 |
| LPRS6 | 13q14.11 | 613407 |
Les facteurs de risque
Les plus à risque sont celles qui vivent dans les zones endémiques des conditions pauvres tels que la literie insuffisante, l'eau contaminée, et l'alimentation insuffisante, ou d'autres maladies qui compromettent la fonction immunitaire.
Études professionnelles montrent peu de preuves que le VIH est un facteur important dans l'augmentation du risque d'infection de la lèpre, mais le potentiel est à l'étude active.
Transmission
Bien que le mode de transmission de la maladie de Hansen reste incertaine, la plupart des chercheurs pensent que M. leprae se transmet généralement de personne à personne par les gouttelettes respiratoires. Des études ont montré que la lèpre peut être transmise aux humains par des tatous . La lèpre ne est pas connu pour être soit sexuellement transmissible ou hautement infectieuse après le traitement. Environ 95% des gens sont ne est plus infectieux après aussi peu que deux semaines de traitement naturellement immunitaire et sont malades.
Le minimum période d'incubation est signalé aussi court que quelques semaines, en fonction de la présence très occasionnelle de la lèpre chez les jeunes nourrissons. La période d'incubation maximale rapportée est aussi longue que 30 ans, ou plus, comme observé chez les vétérans de guerre connus pour avoir été exposés pendant de courtes périodes dans les zones endémiques mais vivant ailleurs dans les zones non endémiques. Il est généralement admis que la période d'incubation moyenne est comprise entre trois et cinq ans.
Physiopathologie
Le mécanisme de transmission de la lèpre est prolongée contact étroit et la transmission par gouttelettes nasales. En plus des humains, la lèpre a été observée dans tatou à neuf bandes, (qui, il a récemment été confirmée, sont parmi les principales sources de nouveaux cas de lèpre dans Américains ), et trois espèces de primates. La bactérie peut également être cultivée en laboratoire par injection dans les coussinets plantaires de souris. Il existe des preuves que toutes les personnes qui sont infectées par M. leprae développer la lèpre, et les facteurs génétiques ont longtemps pensé à jouer un rôle, en raison de l'observation de regroupement de la lèpre dans certaines familles, et l'échec de comprendre pourquoi certaines personnes développent la lèpre lépromateuse tandis que d'autres de développer d'autres types de lèpre. On estime que la raison de facteurs génétiques, seulement 5% de la population est sensible à la lèpre. Ce est surtout parce que le corps est naturellement immunisé contre les bactéries, et les personnes qui ne deviennent graves réactions allergiques d'expérience infectés à la maladie. Cependant, le rôle des facteurs génétiques ne est pas tout à fait clair dans la détermination de cette expression clinique. En outre, la malnutrition et l'exposition prolongée à des personnes infectées peuvent jouer un rôle dans le développement de la maladie déclarée.
La croyance la plus répandue est que la maladie se transmet par contact entre les personnes infectées et les personnes en bonne santé. En général, la proximité de contact est liée à la dose de l'infection, qui à son tour est lié à l'apparition de la maladie. Parmi les différentes situations qui favorisent un contact étroit, contacts au sein du ménage est le seul qui est facilement identifié, bien que l'incidence parmi les contacts et le risque relatif pour eux semblent varier considérablement dans les différentes études. En études d'incidence, les taux d'infection pour les contacts de la lèpre lépromateuse ont varié de 6,2 pour 1000 par an en Cebu, Philippines à 53 pour 1000 par an dans une partie de l'Inde occidentale à 55,8 pour 1000 par an dans une partie du sud de l'Inde.
Deux voies de sortie de M. leprae du corps humain sont souvent décrit la peau et la muqueuse nasale, bien que leur importance relative ne est pas clair. Lépromateux montrent un grand nombre d'organismes de profondeur dans le derme, mais si elles atteignent la surface de la peau en nombre suffisant est douteux. Bien qu'il existe des rapports de bacilles acido-résistants étant trouvés dans le desquamant épithélium (desquamation de la couche superficielle de la peau) de la peau, de Weddell et al. avaient rapporté en 1963 qu'ils ne pouvaient pas trouver de bacilles acido-résistants dans le épiderme, même après l'examen d'un très grand nombre d'échantillons de patients et les contacts. Dans une étude récente, Job et al. Trouvé un assez grand nombre de M. leprae dans le superficiel couche de kératine de la peau des patients lépromateux, suggérant que l'organisme pourrait sortir avec le sécrétions sébacées.

L'importance de la muqueuse nasale a été reconnu dès 1898 par Schäffer, en particulier celle de la muqueuse ulcérée. La quantité de bacilles de lésions des muqueuses nasales dans la lèpre lépromateuse a été démontrée par Shepard aussi grande, avec des comptes allant de 10.000 à 10.000.000. Pedley a signalé que la majorité des patients lépromateux montré bacilles de la lèpre dans leurs sécrétions nasales recueillies par le biais moucher. Davey et Rees ont indiqué que les sécrétions nasales de patients lépromateux pourraient produire jusqu'à 10 millions d'organismes viables par jour.
L'itinéraire de M. d'entrée leprae dans le corps humain ne est également pas déterminés de manière définitive: la peau et les voies respiratoires supérieures sont les plus susceptibles. Bien que la recherche plus traitée avec la route de la peau, des recherches récentes ont de plus en plus favorisé la voie respiratoire. Rees et McDougall ont réussi à la transmission expérimentale de la lèpre par des aérosols contenant M. leprae chez la souris immunodéprimées, suggérant une possibilité similaire chez les humains. Des résultats positifs ont également été signalés sur des expériences avec souris nues quand M. leprae ont été introduits dans la cavité nasale par application topique. En résumé, l'entrée par voie respiratoire semble la voie la plus probable, bien que d'autres routes, notamment la peau cassée, ne peuvent pas être exclues. La CDC prend note de l'affirmation suivante au sujet de la transmission de la maladie: "Bien que le mode de transmission de la maladie de Hansen reste incertaine, la plupart des chercheurs pensent que M. leprae se transmet généralement de personne à personne par les gouttelettes respiratoires."
Dans la lèpre, les deux points de référence de mesure de la période d'incubation et le temps de l'infection et l'apparition de la maladie est difficile à définir, le premier en raison de l'absence d'outils immunologiques appropriés et ce dernier en raison de l'apparition lente de la maladie. Malgré cela, plusieurs chercheurs ont tenté de mesurer la période d'incubation de la lèpre. La période d'incubation minimale rapportée est aussi court que quelques semaines, ce qui est basé sur l'occurrence de très occasionnelle de la lèpre chez les jeunes nourrissons. La période d'incubation maximale rapportée est aussi longue que 30 ans, ou plus, comme observé chez les vétérans de guerre connus pour avoir été exposés pendant de courtes périodes dans les zones endémiques mais vivant ailleurs dans les zones non endémiques. Il est généralement admis que la période d'incubation moyenne est comprise entre trois et cinq ans.
Prévention
Dans un récent essai, une seule dose de rifampicine réduit la vitesse à laquelle les contacts acquis la lèpre dans les deux années après le contact de 57%; 265 traitements avec la rifampicine empêché un cas de lèpre dans cette période. Une étude non randomisée a constaté que la rifampicine réduit le nombre de nouveaux cas de lèpre de 75% après trois ans.
BCG offre une quantité variable de protection contre la lèpre ainsi que contre la tuberculose .
Les efforts visant à surmonter les obstacles persistants à l'élimination de la maladie comprennent l'amélioration de la détection, l'éducation des patients et de la population à propos de la cause, et la lutte contre les tabous sociaux sur une maladie qui a causé ses patients tout au long de l'histoire à être considérés comme «impurs» ou «maudit par Dieu» comme des parias. La lèpre ne est pas une maladie héréditaire. Où les tabous sont forts, les patients peuvent être forcés de cacher leur état (et éviter de chercher un traitement) pour éviter la discrimination. Le manque de sensibilisation à la maladie de Hansen peut conduire les gens à croire (à tort) que la maladie est très contagieuse et incurable.
Le ALERTE hôpital et centre de recherche en Ethiopie offre une formation au personnel médical du monde entier dans le traitement de la lèpre, ainsi que le traitement de nombreux patients locaux. Les techniques chirurgicales, telles que pour le rétablissement de la commande de déplacement du pouce, ont été développés.
Traitement
En 1988, le médecin et chercheur vénézuélienne Jacinto Convit a été nominé pour le Prix Nobel de médecine, pour développer un vaccin pour lutter contre la lèpre, en combinant une tuberculose (TB) vaccins avec Mycobacterium leprae.
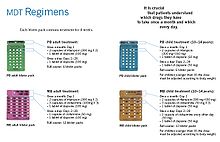
Assez synthétique produits pharmaceutiques qui sont efficaces contre la lèpre ont maintenant été identifié, et soutiennent un choix flexible des traitements. Le rapport du Groupe d'étude de l'OMS sur la chimiothérapie de la lèpre en 1993 a recommandé deux types de schéma PCT norme soient adoptées. Le premier était un traitement de 24 mois pour multibacillaire (MB) ou lépromateux cas en utilisant la rifampicine, la clofazimine et la dapsone. Le second était un traitement de six mois pour paucibacillaire (PB ou tuberculoïde) cas, l'utilisation de la rifampicine et de dapsone. Lors de la première Conférence internationale sur l'élimination de la lèpre en tant que problème de santé publique, tenue à Hanoi l'année prochaine, la stratégie globale a été approuvé et les fonds fournis à l'OMS pour l'achat et la fourniture de la PCT à tous les pays endémiques.
Entre 1995 et 1999, l'OMS, à l'aide de la Nippon Foundation (président Yohei Sasakawa, Organisation mondiale de la Santé Ambassadeur de bonne volonté pour élimination de la lèpre), fourni avec tous les pays endémiques MDT gratuitement en plaquettes thermoformées, canalisés par les ministères de la Santé. Cette disposition gratuitement a été étendu en 2000 et de nouveau en 2005 avec des dons par le fabricant MDT Novartis intermédiaire de l'OMS. Dans le dernier accord signé entre la société et l'OMS en Octobre 2010, la fourniture de MDT gratuitement par l'OMS à tous les pays endémiques va maintenant fonctionner au moins jusqu'à la fin de 2015. Au niveau national, les organisations non gouvernementales (ONG) affiliés à le programme national continuera d'être muni d'une fourniture gratuite appropriée de ce qui a fourni MDT par le gouvernement.
MDT reste très efficace, et les patients ne sont plus contagieux après la première dose mensuelle. Il est sûr et facile à utiliser dans des conditions de terrain en raison de sa présentation en paquets calendrier thermoformées. Les taux de rechute demeurent faibles, et il ne est pas connue une résistance aux médicaments combinés. Le Comité OMS d'experts des septième lèpre, de rapports en 1997, a conclu que la durée du traitement MB - puis debout à 24 mois - en toute sécurité pourrait être ramené à 12 mois "sans compromettre considérablement son efficacité."
Traitements historiques
La maladie a été connue dans la Grèce antique comme l'éléphantiasis (éléphantiasis graecorum). À divers moments sang a été considérée comme un traitement soit en tant que boisson ou comme bain. Ce des vierges ou des enfants a été considérée comme particulièrement puissant. Cette pratique semble avoir son origine avec les anciens Egyptiens, mais était aussi connu en Chine. Cette pratique a persisté jusqu'à au moins 1790, lorsque l'utilisation de chien de sang a été mentionné dans De Secretis Naturae. Paracelse a recommandé l'utilisation d' agneau sang s 'et même le sang de cadavres a été utilisé.
Les serpents ont également été utilisés, selon Pline, Arétée de la Cappadoce, et Theodorus. Gaucher traitement par recommandé cobra venin. Boinet, en 1913, a essayé des doses croissantes d' abeilles piqûres (jusqu'à 4000). Scorpions et grenouilles ont été utilisés occasionnellement à la place de serpents. Les excréments de Anabas (le poisson d'escalade) a également été essayé.
Les traitements alternatifs inclus scarification avec ou sans l'ajout d'irritants y compris l'arsenic et ellébore. La castration a été également pratiquée au Moyen Age.
L'huile de chaulmoogra
Un traitement commun pré-moderne de la lèpre était l'huile de chaulmoogra.
L'huile est utilisée depuis longtemps en Inde comme une médecine ayurvédique pour le traitement de la lèpre et de diverses affections de la peau. Il a également été utilisé en Chine et la Birmanie , et a été introduit à l'Ouest par Frédéric John Mouat, professeur à Bengal Medical College. Il a essayé l'huile comme un agent oral et topique dans deux cas de lèpre et a rapporté des améliorations significatives dans un document 1854.
Cet article a provoqué une certaine confusion. Mouat a indiqué que l'huile était le produit d'un arbre chaulmoogra odorata, qui avait été décrit en 1815 par William Roxburgh, un chirurgien et naturaliste, alors qu'il était de cataloguer les plantes dans la East India Company jardin botanique s 'en Calcutta . Cet arbre est également connu comme Gynocardia odorata. Pour le reste du 19ème siècle, cet arbre a été pensé pour être la source de l'huile. En 1901, Sir David Prain identifié les véritables graines de chaulmoogra de la Calcutta bazar et des apothicaires de Paris et de Londres comme venant de Taraktogenos kurzii, qui se trouve dans la Birmanie et du nord de l'Inde. L'huile mentionné dans les textes ayurvédiques était de l'arbre Wightiana Hydnocarpus, connu sous le nom Tuvakara en sanscrit et en chaulmugra Hindi et Persique.
La première administration parentérale a été donnée par le médecin égyptien Tortoulis Bey, médecin personnel du Sultan Hussein Kamel de l'Egypte. Il avait utilisé des injections sous-cutanées créosote pour la tuberculose en 1894 et administré par injection sous-cutanée de l'huile de chaulmoogra dans un 36-year-old égyptienne Copte qui avait été incapable de tolérer le traitement par voie orale. Après six années et 584 injections, le patient a été déclarée guérie.
Une analyse scientifique précoce de l'huile a été réalisée par Frederick B. Puissance à Londres en 1904. Lui et ses collègues ont isolé un nouvel acide gras insaturé à partir des graines, qu'ils ont appelé 'l'acide chaulmoogrique'. Ils ont aussi étudié deux espèces étroitement liées: Hydnocarpus anthelmintica et Wightiana Hydnocarpus. De ces deux arbres ils ont isolé la fois l'acide chaulmoogrique et un composé étroitement lié, 'l'acide hydnocarpus'. Ils ont aussi étudié Gynocardia odorata et ont constaté qu'elle produit aucune de ces acides. Une enquête ultérieure a montré que '' (taraktogenos Chaulmoogra) a également produit l'acide chaulmoogrique.
Une autre difficulté avec l'utilisation de cette huile était de l'administration. Pris par voie orale, il est extrêmement nauséabonde. Donné par lavement peut provoquer péri-anales ulcères et des fissures. Administré par injection du médicament a causé la fièvre et d'autres réactions locales. Malgré ces difficultés, une série de 170 patients ont été signalés en 1916 par Ralph Hopkins, le médecin traitant à la Louisiana Lépreux Accueil à Carville, Louisiane. Il a divisé les patients en deux groupes - «naissante» et «avancé». Dans les cas avancés, 25% (au plus) a montré une amélioration ou l'arrestation de leur condition; dans les cas naissantes, 45% ont rapporté une amélioration ou une stabilisation de la maladie (taux de mortalité étaient de 4% et 8%, respectivement). Le reste se est enfui de la maison apparemment en meilleure condition.
Compte tenu de l'utilité apparente de cet agent, une recherche a commencé pour les formulations améliorées. Victor Heiser chef quarantaine et directeur de la Santé pour Manille et Elidoro Mercado la maison médecin à la Hôpital San Lazaro pour les lépreux à Manille a décidé d'ajouter camphre à une prescription de chaulmoogra et résorcine, qui a été généralement administré par voie orale à la suggestion de Merck and Company en Allemagne à qui Heiser avaient écrit. Ils ont constaté que ce nouveau composé a été facilement absorbé sans nausées qui avaient empoisonné les préparatifs antérieures.
Heiser et Mercado en 1913, puis l'huile administrés par injection à deux patients qui ont été guéris de la maladie. Depuis ce traitement a été administré en association avec d'autres matériaux, les résultats ne étaient pas claires. Deux autres patients ont été traités avec l'huile par injection sans autres traitements et de nouveau semblaient être durci de la maladie. L'année suivante, Heiser a signalé 12 autres patients, mais les résultats ont été mitigés.
Formes injectables moins toxiques de cette huile ont ensuite été recherchées. Entre 1920 et 1922, une série de documents ont été publiés décrivant les esters de ces huiles. Elles peuvent avoir été basée sur les travaux de Alice bille le dossier ne est pas clair sur ce point et Mme balle est mort en 1916. Les essais de ces esters ont été menées en 1921 et semble donner des résultats utiles.
Ces tentatives avaient été précédées par d'autres. De Merck Darmstadt avait produit une version des sels de sodium en 1891. Ils ont appelé cette gynocardate de sodium dans la croyance erronée que l'origine de l'huile était Gynocardia odorata. Bayer en 1908 commercialisé une version commerciale des esters sous le nom de 'Antileprol'.
Pour assurer un approvisionnement de cet agent Joseph Rock, professeur de Botanique systématique au Collège de Hawaii, se est rendu à la Birmanie. Les villageois locaux situés un bosquet d'arbres dans les semences, qu'il a utilisé pour établir une plantation de 2980 arbres sur l'île de Oahu, Hawaii entre 1921 et 1922.
L'huile est resté un traitement populaire malgré les effets secondaires courants jusqu'à l'introduction d' sulfones dans les années 1940. Débat sur son efficacité a continué jusqu'à ce qu'il a été arrêté.
Le traitement moderne de la drogue

Il a été dit que Promin a été synthétisé en 1940 par des Feldman Parke-Davis et de la société. Bien que Parke-Davis ne en fait synthétiser le composé, il semble certain qu'ils ne étaient pas le premier; en collaboration avec J. Wittmann, Emil Fromm synthétisé deux dapsone et certains de ses dérivés, y compris Promin, en 1908. Il a toutefois été un chimiste et non un travailleur médical, ni personne n'a enquêter sur sa valeur médicale jusqu'à ce que des décennies après.
Jusqu'à l'introduction du traitement par Promin dans les années 1940, il n'y avait pas de traitement efficace contre la lèpre. L'efficacité de Promin a été découvert par Guy Henry Faget et ses collègues en 1943 à Carville, Louisiane. Dans les années 1950 dapsone a été présenté à Carville par le Dr RG Cochrane. Il ne est que faiblement bactéricide contre M. leprae et il a été jugé nécessaire pour les patients de prendre le médicament indéfiniment. Lorsque la dapsone a été utilisé seul, le M. population leprae rapidement évolué la résistance aux antibiotiques; dans les années 1960, seulement connu médicament anti-lèpre dans le monde est devenu pratiquement inutile.
La recherche de médicaments anti-lèpre plus efficaces a conduit à l'utilisation de clofazimine et rifampicine dans les années 1960 et 1970. Plus tard, le scientifique indien Shantaram Yawalkar et ses collègues ont formulé une thérapie combinée utilisant la rifampicine et dapsone, destiné à atténuer la résistance bactérienne. Les premiers essais de traitement combiné ont été réalisées dans de Malte dans les années 1970.
La polychimiothérapie (PCT) combinant trois médicaments a été recommandé par un comité d'experts de l'OMS en 1981. Ces trois médicaments anti-lèpre sont encore utilisés dans les schémas de PCT standard. Aucun d'eux ne est utilisé seul en raison du risque de développer une résistance.
Ce traitement était assez cher, et n'a pas été rapidement adoptée dans les pays les plus endémiques. En 1985, la lèpre a été toujours considéré comme un problème de santé publique dans 122 pays. La 44e Assemblée mondiale de la Santé (WHA), tenue à Genève en 1991, a adopté une résolution visant à éliminer la lèpre en tant que problème de santé publique d'ici l'an 2000 - définie comme la réduction de la mondiale la prévalence de la maladie à moins de 1 cas pour 10 000. Lors de l'Assemblée, l'Organisation mondiale de la Santé (OMS) a reçu le mandat d'élaborer une stratégie d'élimination par ses Etats membres, sur la base de l'augmentation de la couverture géographique de l'accessibilité MDT et les patients »au traitement.
Épidémiologie
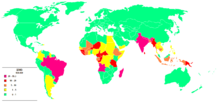
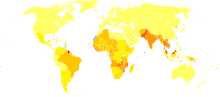
Dans le monde, deux à trois millions de personnes sont estimées être désactivé de façon permanente en raison de la lèpre. L'Inde a le plus grand nombre de cas, avec le Brésil et seconde Myanmar tiers.
En 1999, le monde l'incidence de la maladie de Hansen a été estimée à 640 000. En 2000, 738 284 cas ont été identifiés. En 2000, l' Organisation mondiale de la Santé (OMS) a répertorié 91 pays dans lesquels la maladie de Hansen est endémique. L'Inde, la Birmanie et le Népal contenait 70% des cas. Inde rapporte plus de 50% des cas de lèpre dans le monde. En 2002, 763 917 nouveaux cas ont été détectés dans le monde entier, et cette année l'OMS figurent le Brésil , Madagascar , le Mozambique , la Tanzanie et le Népal comme ayant 90% des cas de la maladie de Hansen.
Selon des chiffres récents de l'OMS, de nouveaux cas détectés dans le monde ont diminué d'environ 107 000 cas (soit 21%) de 2003 à 2004. Cette tendance à la baisse a été constante pour les trois dernières années. En outre, la prévalence mondiale enregistrée de HD était 286 063 cas; 407 791 nouveaux cas ont été détectés en 2004.
Aux États-Unis, la première référence précise à la maladie était en Floride en 1758. En 2004, il y avait 131 cas totaux de la maladie aux États-Unis. Parmi les 131 cas, les deux tiers ont été jugées mâles. Également des cas 131, 25 étaient des individus qui sont nés dans le pays, qui se élève à 19%. Mexique (18,3%), Micronésie (11,5%), le Brésil (9,2%) et les Philippines (7,6%) sont les prochains pays privilégiés où les victimes de la maladie ont été à l'origine nés. Un total de 20 cas ont été jugés blanc, pas d'origine hispanique. En Octobre 2005, 3604 patients sur le registre Etats-Unis sont actuellement reçoivent des soins. La maladie est suivie par la Centers for Disease Control and Prevention (CDC), avec un total de 166 nouveaux cas signalés aux Etats-Unis en 2005. La plupart (100 ou 60%) de ces nouveaux cas ont été signalés dans les états suivants; Californie, en Louisiane, Massachusetts, New York et le Texas. Bien que le nombre de cas dans le monde continue de baisser, des poches de forte prévalence continuent dans certains domaines tels que le Brésil , Asie du Sud (Inde, Népal ), certaines régions d'Afrique ( Tanzanie , Madagascar , le Mozambique ), et dans le Pacifique occidental.
Charge de morbidité
Bien annuelle l'incidence - le nombre de nouveaux cas de lèpre qui se produisent chaque année - est important en tant que mesure de la transmission, il est difficile de mesurer la lèpre en raison de sa longue période d'incubation, retards dans le diagnostic après l'apparition de la maladie et le manque d'outils de laboratoire pour détecter la lèpre à ses premiers stades. Au lieu de cela, le siège la prévalence est utilisé. La prévalence enregistrée est un indicateur indirect utile du fardeau de la maladie, car il reflète le nombre de cas de lèpre active diagnostiqués avec la maladie et le traitement de réception avec MDT à un point donné dans le temps. Le taux de prévalence est définie comme le nombre de cas enregistrés pour le traitement MDT auprès de la population dans laquelle les cas se sont produits, à nouveau à un point donné dans le temps.
Nouvelle détection de cas est un autre indicateur de la maladie qui est habituellement signalée par les pays sur une base annuelle. Elle comprend les cas diagnostiqués avec l'apparition de la maladie dans l'année en question (incidence réelle) et une grande proportion de cas avec un début des années précédentes (appelé une prévalence de l'arriéré des cas non détectés).
Les pays d'endémie déclarent aussi le nombre de nouveaux cas handicapées établies au moment de la détection, comme indicateur de la prévalence de l'arriéré. Détermination de la date d'apparition de la maladie est, en général, peu fiables, est beaucoup de travail, et est rarement fait dans l'enregistrement de ces statistiques.
Situation mondiale
| Région | La prévalence enregistrée (cas par 10 000 pop.) | Nouvelle détection des cas au cours de l'année | |||||
|---|---|---|---|---|---|---|---|
| Début de l'année 2006 | 2001 | 2002 | 2003 | 2004 | 2005 | 2010 | |
| Afrique | 40 830 (0,56) | 39612 | 48248 | 47006 | 46918 | 42814 | 25345 |
| Amériques | 32 904 (0,39) | 42830 | 39939 | 52435 | 52662 | 41780 | 37740 |
| Asie Du Sud Est | 133.422 (0,81) | 668658 | 520632 | 405147 | 298603 | 201635 | 156254 |
| Méditerranée orientale | 4024 (0,09) | 4758 | 4665 | 3940 | 3392 | 3133 | 4080 |
| Pacifique occidental | 8646 (0,05) | 7404 | 7154 | 6190 | 6216 | 7137 | 5055 |
| Totaux | 219826 | 763262 | 620638 | 514718 | 407.791 | 296499 | 228474 |
| Pays | La prévalence enregistrée (cas par 10 000 pop.) | Nouvelle détection de cas (taux / 100 000 hab.) | ||||
|---|---|---|---|---|---|---|
| Début de l'année 2004 | Début de l'année 2005 | Début de l'année 2006 | Au cours de 2003 | Durant l'année 2004 | Durant l'année 2005 | |
| | 79 908 (4,6) | 30 693 (1,7) | 27 313 (1,5) | 49 206 (28,6) | 49 384 (26,9) | 38 410 (20,6) |
| | 6810 (3.4) | 4692 (2.4) | 4889 (2.5) | 5907 (29,4) | 4266 (22,0) | 5371 (27.1) |
| | 7549 (3.1) | 4699 (1,8) | 4921 (1,8) | 8046 (32,9) | 6958 (26,2) | 6150 (22,7) |
| | 5420 (1.6) | 4777 (1.3) | 4190 (1.1) | 5279 (15,4) | 5190 (13,8) | 4237 (11.1) |
| Totaux | N / A | N / A | N / A | N / A | N / A | N / A |
Comme l'a signalé à l'OMS par 115 pays et territoires en 2006, et publié dans le Relevé épidémiologique hebdomadaire, dont le siège mondial prévalence de la lèpre au début de l'année était 219.826 cas. La détection des nouveaux cas au cours de l'année précédente (2005 - la dernière année pour laquelle des informations complètes de pays est disponible) était 296,499. La raison pour laquelle les détections annuels étant plus élevée que la prévalence à la fin de l'année peut être expliqué par le fait qu'une proportion de nouveaux cas compléter leur traitement dans l'année et, par conséquent, ne plus rester sur les registres. La détection global de nouveaux cas continue d'afficher une forte baisse, chutant de 110 000 cas (27%) en 2005 par rapport à l'année précédente.
Tableau 1 montre que la détection annuel global est en baisse depuis 2001. La région africaine a signalé une baisse de 8,7% du nombre de nouveaux cas par rapport à 2004. Le chiffre comparable pour les Amériques était de 20,1%, l'Asie du Sud-Est 32%, et pour la Méditerranée orientale de 7,6%. La région du Pacifique occidental, cependant, a montré une augmentation de 14,8% pendant la même période.
Le tableau 2 montre la situation de la lèpre dans les quatre grands pays qui doivent encore atteindre l'objectif de l'élimination au niveau national. Il convient de noter que: a) L'élimination est définie comme un taux de prévalence inférieur à 1 cas pour 10.000 habitants; b) Madagascar a atteint l'élimination au niveau national en Septembre 2006; c) la détection du Népal a signalé de mi-Novembre 2004 à la mi-Novembre 2005; et d) la RD Congo a officiellement notifiés à l'OMS en 2008 qu'elle avait conclu l'élimination d'ici la fin de l'année 2007, au niveau national.
Histoire
ADN prélevé à partir des restes d'un homme enveloppé découvert dans une tombe à côté de la Vieille Ville de Jérusalem montre lui d'être le premier humain prouvé avoir souffert de la lèpre. Les restes ont été datés par la méthode du carbone à 1-50 AD
Après la fin du 17ème siècle, la Norvège , l'Islande et l'Angleterre sont les pays d'Europe occidentale où la lèpre était un problème important. Pendant les années 1830, le nombre de lépreux en Norvège, en Islande et en Angleterre a augmenté rapidement, censé être causé par de fréquentes visites de marins qui ont visité l'Inde occidentale, provoquant une augmentation de la recherche médicale sur la maladie, et la maladie est devenue une question politique. La Norvège a nommé un surintendant médical de la lèpre en 1854 et a établi un registre national pour les lépreux en 1856, le premier registre national des patients dans le monde.
Mycobacterium leprae , l'agent causal de la lèpre, a été découvert par GH Armauer Hansen en Norvège en 1873, ce qui en fait la première bactérie à être identifié comme causant la maladie chez les humains. La principale opposition à la thèse de Hansen que la lèpre était une maladie infectieuse est venue de son père-frère, Daniel Cornelius Danielssen qui a considéré comme une maladie héréditaire et avait déclaré dans son livre, '' Traité de la Spedalskhed ous éléphantiasis des Grecs '' - l'ouvrage de référence standard sur la lèpre de 1848 jusqu'à la mort de Danielssen en 1895. Alors que le livre de Danielssen en 1847 était une source très utilisée et a fourni une base solide pour le monde entier compréhension de la lèpre, il a rapidement été dépassé. En 1867, le Dr Gavin Milroy a terminé le Collège royal du rapport de médecins sur la lèpre. Son travail, qui a compilé les données de tous les coins de l'empire anglais, d'accord avec Danielssen que la lèpre était une maladie héréditaire, mais est allé plus loin en précisant que la lèpre était aussi une maladie constitutionnelle qui pourrait être atténué par des améliorations dans la santé, l'alimentation de l'un, et de la vie conditions.
Hansen a observé un certain nombre de petites tiges non réfractiles dans des coupes de tissus non colorées. Les tiges ne sont pas solubles dans la lessive de potassium, et ils étaient acides et alcools rapide. En 1879, il était capable de colorer ces organismes avec la méthode de Ziehl et les similitudes avec le bacille (de Koch Mycobacterium tuberculosis la ) ont été constatées. Il y avait trois différences significatives entre ces organismes: (1) les tiges dans les lésions de la lèpre étaient extrêmement nombreuses, (2) ils formée collections intracellulaires caractéristiques ( de globii ), et (3) les tiges ont une variété de formes avec la ramification et le gonflement. Ces différences suggèrent que la lèpre a été causée par un organisme lié à, mais distincte de Mycobacterium tuberculosis .
Il a travaillé à Saint- Hôpital Jørgens à Bergen, fondée au début du XVe siècle. St. Jørgens est maintenant préservé comme un musée, Lepramuseet .
Une solution commune à la question de lépreux à travers l'Europe et l'Asie du 13e siècle durable dans le 20ème siècle dans certaines parties du monde était un asile de lépreux, communément appelé une léproserie. Ces hôpitaux étaient souvent un sursis volontaire de stigmatisation constante ainsi que d'une source de la médecine et de la guérison. Cependant, parfois, en particulier pendant la 14e et 19e siècles, lorsque la peur de la lèpre était à un point élevé, l'admission aux léproseries était obligatoire par tous ceux qui sont diagnostiqués avec ou pensé pour avoir la lèpre.
Quand la peur de la lèpre était endémique dans les sociétés à travers l'Europe et l'Asie il y avait aussi une montée du niveau de la criminalité et le mécontentement général parmi la population. Les léproseries créés pendant ces périodes ont de multiples avantages: d'abord, ils ont fourni traitement sécurité et de vie pour tous les quartiers lépreux qui étaient admis; deuxièmement, ils assouplies tensions entre les habitants de la ville en bonne santé; et troisièmement, ils ont fourni pour une population plus stable pour les autorités de gouverner.
Étymologie
Le mot de la lèpre vient de grec ancien Λέπρα [lèpre], "une maladie qui rend le squameuse de la peau", à son tour, une dérivation nominale du verbe Λέπω [Lepo], "qui se décolle, hors échelle". Λέπος (Lepos) dans l'ancienne grec signifie peler, ou échelle, afin de Λέπος nous avons Λεπερός ( Λεπερός = qui a pelures - échelles) -> puis Λεπρός (= lépreux). Le mot est entré dans la langue anglaise via latine et vieux français. L'utilisation Anglais abord attesté est dans le Ancrene Wisse, un manuel du 13ème siècle pour les religieuses ("Moyseses hond..bisemde o Les spitel uuel & þuhte lepruse." Le Dictionnaire Anglais Moyen, sv, "lépreuse"). Une utilisation à peu près contemporain est attestée dans les Anglo-Norman Dialogues de saint Grégoire, "Esmondez i are li lieprous" ( anglo-normande Dictionnaire, sv, "leprus").
Tout au long de l'histoire, les personnes atteintes de la maladie de Hansen ont été connus comme des lépreux; toutefois, cette durée est tombe en désuétude en raison de la diminution du nombre de malades de la lèpre. En raison de la stigmatisation des patients, certains préfèrent ne pas utiliser le mot «lèpre», même si le terme est utilisé par les US Centers for Disease Control and Prevention et l'Organisation mondiale de la Santé. Historiquement, le terme Tzaraath de la Bible hébraïque a été, traduit fidèlement la lèpre, les symptômes de la version souillé de Tzaraath étaient entièrement compatible avec la lèpre. La première mention de la lèpre enregistrée se trouve dans le Lévitique 13: 2 - "Quand un homme aura sur la peau de son corps une tumeur, une gale, ou une tache blanche, et il sera dans la peau de sa chair comme de la peste de la lèpre ; puis il sera amené au sacrificateur Aaron, ou à l'un de ses fils les prêtres ". Il ya aussi l'histoire de la Bible bien connu de l'Naaman syrienne, "chef de l'armée du roi de Syrie» (2 Rois 5: 2), qui avait apparemment la version propre de la lèpre, ou maladie de la peau, ce qui serait manifeste par sa peau de perdre son pigment et de devenir un blanc Lépreux, en d'autres termes un lépreux propre. Cette forme de Clean lèpre comme décrit dans le Lévitique 13:17 est décrit comme peau blanche sans l'écailleuse, ou des taches rouges ou blanches lumineuses qui viennent avec la version impur. La forme propre de la lèpre décrite sur la main de Moïse dans l'Exode 4: 6, 7 est ce que la modernité a rebaptisée comme le vitiligo, où la peau est dépourvue de mélanine. La raison de ce est pas la version impur est due à la façon dont la version impur est tenu à l'écart des vêtements, parce que si la lèpre immonde vient en contact avec les vêtements qu'ils doivent être brûlés en raison de ses propriétés contagieuses comme décrit dans Lévitique 13: 47- 59, ce ne fut pas le cas avec le miracle qui a été démontré sur Moïse main car il n'a pas été dit par la suite de détruire ses vêtements car il serait infecté.
En particulier, teigne ( fongique d'infection du cuir chevelu) et des infections connexes sur d'autres parties du corps causées par le champignon de dermatophytes Trichophyton violaceum sont abondants dans tout le Moyen-Orient et Afrique du Nord aujourd'hui et auraient pu aussi être commune dans les temps bibliques. De même, l'agent connexe de la maladie de la peau défigurante favus Trichophyton schoenleinii semble avoir été commun dans toute l'Eurasie et en Afrique avant l'avènement de la médecine moderne. Personnes avec favus graves et les maladies fongiques similaires (et potentiellement sévère psoriasis et d'autres maladies non causées par des micro-organismes) avaient tendance à être classé comme ayant la lèpre aussi tard que le 17ème siècle en Europe. Ceci est clairement démontré dans la peinture Les Régents de l'Hôpital Lépreux à Haarlem 1667 par Jan de Bray ( Frans Hals Museum, Haarlem, Pays-Bas), où un jeune Hollandais avec une infection vives du cuir chevelu, il est présumé causée par un champignon, est montré étant pris en charge par trois fonctionnaires d'un foyer de bienfaisance destiné pour les personnes souffrant de la lèpre. L'utilisation du mot «lèpre» avant le milieu du 19e siècle, lorsque l'examen microscopique de la peau pour le diagnostic médical a d'abord été développé, peut rarement être corrélée de manière fiable avec la maladie de Hansen comme nous l'entendons aujourd'hui.
J'ai Couru
Le Persan esprit universel Avicenne (c. 980-1037) a été le premier à l'extérieur de la Chine pour décrire la destruction de lacloison nasale chez les personnes souffrant de la lèpre.
Moyen Âge
De nombreuses léproseries , ou léproseries, surgirent au Moyen Age; Matthew Paris, un moine bénédictin, a estimé que dans le début du XIIIe siècle, il y avait 19 000 à travers l'Europe. La première enregistré léproserie était en Harbledown, Angleterre . Ces institutions ont été effectués le long des lignes monastiques et, tandis que les lépreux ont été encouragés à vivre dans ces établissements de type monastique, ce fut pour leur propre santé ainsi que la mise en quarantaine. En effet, certaines sources médiévales indiquent croyance que ceux qui souffrent de la lèpre ont été considérés comme passer par le purgatoire sur Terre, et pour cette raison leur souffrance a été considérée comme plus saint que la personne ordinaire de. Plus fréquemment, les lépreux ont été vus à exister dans un endroit entre la vie et la mort: Ils étaient encore en vie, mais beaucoup ont choisi ou ont été contraints de . se séparer rituellement de l'existence mondaine Le Ordre de Saint-Lazare était un ordre hospitalier et militaire des moines qui a commencé comme une léproserie en dehors de Jérusalem au XIIe siècle et est resté associé à la lèpre à travers son histoire. Les premiers moines dans cet ordre étaient chevaliers lépreux, et ils avaient à l'origine lépreux grands maîtres, bien que ces aspects de l'ordre ont changé au cours des siècles.
Radegonde a été noté pour laver les pieds des lépreux. Orderic Vitalis écrit d'un moine, Ralf, qui a été si ému par le sort des lépreux qu'il priait pour attraper lui-même la lèpre (dont il a finalement fait). Le lépreux serait porter un battant et la cloche pour avertir de son approche, et ce fut autant pour attirer l'attention de la charité, comme pour avertir les gens que la personne malade était proche.
Inde
The Oxford Illustrated Companion to Medicine estime que la mention de la lèpre, ainsi que des remèdes pour elle, ont déjà été décrits dans le livre religieux hindou Atharvaveda . Écrivant dans le Encyclopædia Britannica 2008 , Kearns & Nash état que la première mention de la lèpre est dans l'océan Indien traité médical Sushruta Samhita . (6ème siècle BC) The Cambridge Encyclopedia of Paléopathologie humain (1998) soutient que: "Le Sushruta Samhita de l'Inde décrit la condition très bien et offre même des suggestions thérapeutiques dès environ 600 BC "Le chirurgien Sushruta vivait dans la ville indienne de Kashi par le 6ème siècle avant JC, et le traité médical Sushruta Samhita - attribué à lui - a fait son apparition au cours du 1er millénaire av. Le matériau le plus ancien conservé excavé écrite qui contient les œuvres de Sushruta est le Bower Manuscrit -dated au 4ème siècle après JC, presque un millénaire après l'œuvre originale. Malgré l'existence de ces œuvres antérieures, la première description précise généralement considéré comme de la maladie était celle de Galien de Pergame en 150 AD.
En 2009, un squelette de 4.000 ans a été découvert en Inde qui a été montré pour contenir des traces de la lèpre. La découverte a été faite sur un site appelé Balathal, qui fait aujourd'hui partie du Rajasthan, et l'on croit être le cas le plus ancien de la maladie jamais trouvé. Cette pré-daté le cas plus tôt reconnu précédente, datant du 6e siècle Égypte , par 1500 années. On croit que le squelette fouillé appartenait à un homme, qui était dans son 30s en retard et appartenait à la culture Ahar chalcolithique. Les archéologues ont déclaré que non seulement le squelette représentent le cas le plus ancien de la lèpre jamais trouvé, mais est aussi le premier exemple qui remonte à la préhistoire Inde. Cette constatation appuie l'une des théories sur l'origine de la maladie, qui est censé pour avoir provenu de l'Inde ou de l'Afrique, avant d'être ultérieurement étendu à l'Europe par les armées de Alexandre le Grand .
En 1874, les Missions à la Loi Lepers a été provoqué comme un moyen de traiter la lèpre en séparant les hommes et les femmes dans les institutions. Les directeurs d'asile estiment que cette séparation a été bénéfique, car aucun enfant devaient être nés dans des familles de parents malades, l'acte de ce qui a été considéré comme un péché. Lèpre à ce moment était encore censé être transmis héréditairement des parents aux enfants si les bactéries causant la lèpre a été découvert par le Dr Gerhard Hansen Armauer juste un an avant
En 1881, environ 120.000 malades de la lèpre existait en Inde. Le gouvernement central a adopté la Loi de 1898 Lepers, qui a fourni disposition légale pour séquestration de personnes souffrant de la lèpre en Inde.
Chine
En ce qui concernela Chine ancienne, Katrina CD McLeod et Robin DS Yates identifier l'État de QinFeng zhen shi封診式(Modèles pour l'étanchéité et de l'enquête), daté de 266 à 246 avant JC, en offrant la description sans ambiguïté le plus tôt connu des symptômes de faible résistance la lèpre, même si elle a été appelé alors sousli癘, un généralmot chinoispour le trouble de la peau.Cette 3ème siècle BC texte chinois sur le bambou glissement, trouvé dans une excavation de 1975 à Shuihudi,Yunmeng,province de Hubei, décrit non seulement la destruction du «pilier du nez», mais aussi le «gonflement des sourcils, de la perte de cheveux, l'absorption du cartilage nasal, l'affliction des genoux et des coudes, la respiration difficile et rauque, ainsi quel'anesthésie. "
Indonésie
À travers l'Indonésie le taux de prévalence est légèrement sous un nouveau cas pour 10.000 personnes, avec environ 20.000 nouveaux cas détectés chaque année. Toutefois, le taux est beaucoup plus élevé dans certaines régions, notamment le sud de Sulawesi (avec plus de trois nouveaux cas par 10 000 personnes) et des Moluques du Nord (avec plus de cinq nouveaux cas par dix mille personnes). MDT est fourni gratuitement aux patients qui en ont besoin en Indonésie et il ya un certain nombre d'hôpitaux des grands centres de population spécifiquement destinés à répondre aux besoins médicaux des personnes touchées par la maladie. Alors que la détection précoce et le traitement de la lèpre a certainement amélioré au fil des années, environ dix pour cent des patients en Indonésie ont déjà souffert nerf importante ou d'autres dégâts avant l'identification et le traitement de leur maladie, en grande partie en raison d'un manque de prise de conscience et à une omniprésente la stigmatisation qui décourage ceux qui ont la maladie de se manifester pour demander un traitement.
PERMATA (Perhimpunan Mandiri Kusta) en Indonésie a été créé en 2007 avec la vision spécifique de la lutte contre la stigmatisation associée à la lèpre et l'élimination de la discrimination contre les personnes identifiées comme souffrant de la maladie. L'organisation a été fondée par un petit groupe de personnes qui avaient tous personnellement été traité pour la lèpre. Les fondateurs ont travaillé à établir des liens avec des acteurs clés parmi ceux qui souffrent de la maladie dans les communautés dans le sud de Sulawesi, Java-Est et NTT, les trois provinces où le taux d'incidence de la maladie est probablement parmi les plus élevés en Indonésie.
Japon
Le Japon a connu une histoire unique de la ségrégation des patients dans les sanatoriums fondées sur les lois de prévention de la lèpre de 1907, 1931 et 1953, et, par conséquent, elle a intensifié la lèpre stigmatisation. La loi de 1953 a été abrogée en 1996. Il y avait encore 2717 ex-patients dans 13 sanatoriums nationaux et deux hôpitaux privés à partir de 2008. Dans un document écrit en 833, la lèpre a été décrite comme "causée par un parasite qui se nourrit de cinq organes du corps . Les sourcils et les cils se détacher, et le nez est déformée. La maladie apporte enrouement, et demande à l'amputation des doigts et des orteils. Ne pas dormir avec les patients, car la maladie est transmissible aux personnes à proximité. " Ce fut le premier document concernant l'infectiosité. Hommes admis dans les léproseries au Japon ont été stérilisés et les femelles sont enceintes ont été contraintes à avorter. Ces actions extrêmes ont été prises pour prévenir les enfants de parents malades d'être né de peur qu'ils ne contractent aussi la maladie. Médecins pendant ce temps croyaient encore à tort que la lèpre était une maladie héréditaire. Lépreux étaient considérés comme étant incurable et contagieuse, la principale raison qu'ils ont été contraint à l'exil.
Société et culture
La stigmatisation en Inde
Les lépreux en Inde, comme de nombreuses parties du monde, souffrent sous les pires conditions et les stéréotypes au sujet de leur maladie. Selon le niveau de la défiguration un lépreux pourrait recevoir la stigmatisation et l'ostracisme plus sévère. souffrant de la lèpre sont nettement désavantagés par rapport au revenu avec 16-44% des victimes de rapports une diminution de salaire à la suite d'avoir la lèpre. Les femmes souffrent plus de restrictions et de la stigmatisation sociale que les hommes. Lèpre empêche les mères de se faire trop près de leurs enfants de peur qu'ils pourraient les infecter. Dans un rapport, 49% des femmes arrêté d'allaiter leurs bébés à la suite d'avoir la lèpre. Les médecins et autres fournisseurs de soins de santé et les ONG travaillent dur pour éduquer les gens sur la maladie. Dans une étude lorsque le traitement de la lèpre et de l'éducation ont été mélangés avec le programme de soins de santé local, les attitudes à l'égard de la maladie ont été quelque peu atténuées que les gens avaient une meilleure compréhension de celui-ci. Maintenant, la prévalence de la maladie a été réduit à moins de 1 par million d'habitants dans la plupart des régions du pays.
Cas notables
- Saint Damien DeVeuster, un prêtre catholique de Belgique qui ministère auprès des personnes atteintes de la lèpre qui avaient été placés en quarantaine médicale sanctionnée par le gouvernement sur l'île deMoloka'i dans leRoyaume de Hawai'i.
- Baudouin IV de Jérusalem, qui était un roi de Jérusalem latine et a été dépeint comme un personnage dans le film Kingdom of Heaven
- Poète vietnamienHan Mac Tu
- Ōtani Yoshitsugu, un Japonais daimyo
- Écrits bibliques ont un certain nombre de références tels que Moïse de la sœur,Miriam,Moïse, commandant de l'armée de la SyrieNaaman le Syrien et plus tard, le prophète,serviteur d'EliséeGuéhazi, et plusieurs personnesJésusa guéri, bien que les affligés mentionné et les symptômes décrits sont maintenant pensé ne pas être, ou pas exclusivement être, le résultat de la maladie de Hansen (voir la discussion à 'Tzaraath ').
- Dans le monde il ya beaucoup de léproseries d'asile et le traitement des leproses. Groupes en rapport avec l'Eglise catholique soutiennent financièrement et fonctionnent 547 d'entre eux (2013), selon les dernières données de l'Annuaire statistique de l'Eglise. Voici leur répartition par continent. En Afrique 198, en Amérique (total) 56, 285 en Asie, en Europe et 5 en Océanie 3. Les nations où le plus grand nombre de léproserie sont situés sont: en Afrique: la République démocratique du Congo (32), Madagascar (29) , Afrique du Sud (23); en Amérique: le Mexique (8); En Amérique centrale-Antilles: la République Dominicaine (3); Soth en Amérique: Brasil (17), l'Equateur et la Colombie (4); en Asie: l'Inde (220), la Corée (15); en Océanie: Papouasie-Nouvelle-Guinée (3) --- (Agence Fides Nouvelles 26 Janvier 2013, 12:23).



